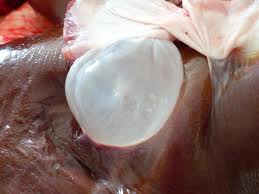
Эхинококк легкого встречается редко. Локализация в легком составляет приблизительно 10% всех случаев эхинококкоза.
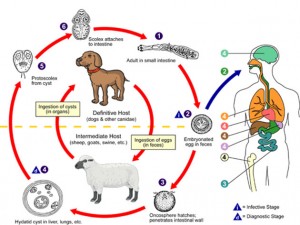
Этиология и патогенез. Эхинококковой болезнью человек заражается чаще всего в результате контакта с собакой, носительницей эхинококка, или в результате приема пищи, загрязненной члениками, яйцами или зародышами (онкосферами) ленточной глисты Echinococcus granulosus.
Эхинококк легкого обусловлен попаданием в легкое онкосферы и дальнейшим развитием из нее эхинококкового пузыря – это первичный эхинококк легкого; или эхинококковый пузырь прорастает в легкое из печени через диафрагму – это вторичный эхинококк легкого.
Патогенез первичного эхинококка легкого. Онкосфера попадает в легкое кровеносным или лимфатическим путем: она может проникнуть в ток крови изо рта, пищевода; тогда ее путь лежит через разветвления верхней полой вены и правое сердце в капилляры легкого. Из более глубоких участков пищеварительного тракта она может проникнуть в ток крови через разветвления v. hypogastricae. Наконец, из желудка или кишечника зародыши могут проникнуть в лимфатические пути, по ним в грудной проток (ductus thoracicus) и оттуда в ток крови.
Патологическая анатомия. Эхинококк легкого локализуется чаще в нижней правой доле. Такая локализация стоит большей частью в связи с проникновением сюда эхинококка из печени, и тогда обнаруживаются тяжи, связывающие эхинококк с диафрагмой. Но и первичный эхинококк легкого локализуется чаще в правом легком, что некоторые клиницисты объясняют более мощным током крови в правом легком. Как и в других органах, эхинококк развивается в легком в виде пузыря. Чаще наблюдается один пузырь; он может быть различных размеров – от 1 – 2 до 10 см и даже больше. Реже наблюдается несколько пузырей различных размеров. Вокруг пузырей развивается реактивное воспаление, иногда со значительным разрастанием соединительной ткани; соединительнотканные тяжи образуются обычно и на плевре. Рост пузыря может привести к прорыву в бронх или плевру.
Диагноз. Диагноз основывается главным образом на данных рентгеновского исследования, на эозинофилии и реакции Каццони. Эти три показателя облегчают диагностику, пока не наступило прорыва эхинококка в бронх или плевру; они имеют и дифференциально-диагностическое значение по отношению к туберкулезу, с каковым можно спутать эхинококк легкого в начальной стадии заболевания, и по отношению к опухоли легкого, о чем можно подумать в более позднем, периоде заболевания.
После прорыва эхинококка диагностика может оказаться трудной, ибо налицо картина либо хронического
абсцесса легкого, либо плеврита. Рентгеновское исследование может облегчить диагноз и в данном случае, если имеются в легком другие, невскрывшиеся эхинококковые пузыри. При отсутствии таковых диагностика должна базироваться на клинической картине момента прорыва эхинококка (была ли вслед за этим моментом крапивница); кроме того, необходимо тщательно искать в мокроте или в плевритическом экссудате крючья эхинококка.
Прогноз. При эхинококке легкого лишь незначительная часть случаев (некоторые указывают на треть, но, по-видимому, это число еще меньше) заканчивается самоизлечением после прорыва в бронх. На такой исход можно рассчитывать при центральном расположении эхинококкового пузыря, при расположении близко к гилюсу. Однако такой исход очень редок и прогноз всегда серьезен.
Лечение и профилактика. Лечение – хирургическое. Пробная пункция противопоказана, так как она может вызвать тяжелые явления анафилаксии. Профилактика эхинококка легкого совпадает с профилактикой эхинококковой болезни вообще.